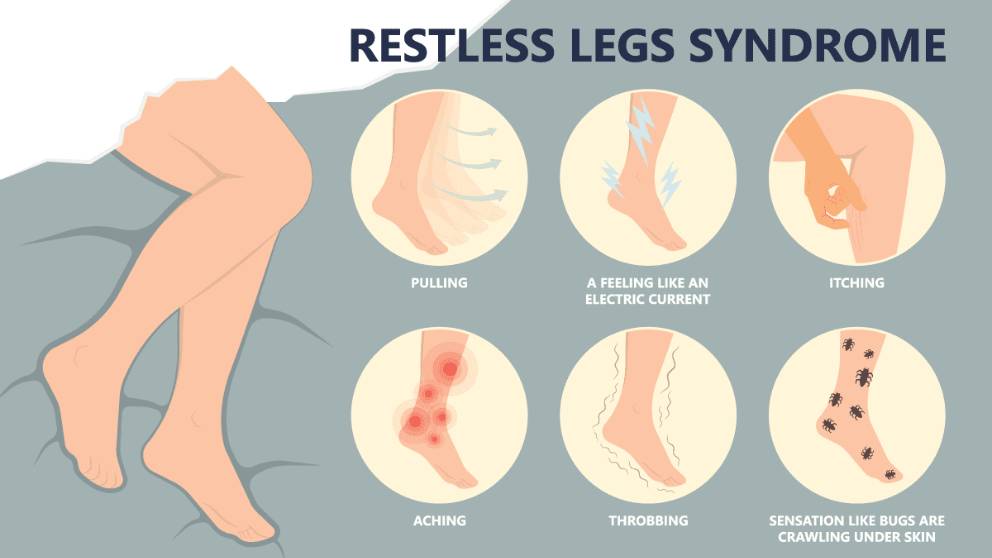
سندروم پای بیقرار (RLS) که بیماری ویلیس اکبوم نیز نامیده میشود، باعث ایجاد احساسات ناراحتکننده در پاها میشود، مانند خارش، سوزش، کشیدن یا خزیدن. این احساسات میل شدیدی برای حرکت دادن پاها ایجاد میکند. افراد مبتلا به RLS ممکن است برای رسیدن به تسکین پاهای خود راه بروند، کشش دهند یا تکان دهند. علائم در هنگام غیرفعال بودن بدتر میشوند، از جمله در هنگام استراحت یا دراز کشیدن. در نتیجه، علائم RLS اغلب خواب را مختل میکند.
سندروم پای بیقرار 5 تا 10 درصد از بزرگسالان و 2 تا 4 درصد از کودکان را در ایالات متحده تحتتأثیر قرار میدهد و در زنان بیشتر از مردان یافت میشود. افراد در هر سنی ممکن است به RLS مبتلا شوند، اما شدیدترین علائم در افراد مسن دیده میشود.
در کمتر از 30 ثانیه سلامت خوابتو بسنج!
علائم سندروم پای بیقرار چیست؟
احساسات مرتبط با RLS از احساسات عادی تجربهشده توسط افرادی که این اختلال را ندارند، متمایز است. این امر شخصیتپردازی آنها را دشوار میکند. طبق طبقهبندی بین المللی اختلالات خواب، کلمات و عباراتی که معمولاً توسط افراد مبتلا به RLS برای توصیف احساسات استفاده میشود عبارتاند از:
- “پیچ و خم”
- “ناراحتی”
- “بیقراری”
- “نیاز به کشش”
- “اصرار برای حرکت”
- “پاها میخواهند به تنهایی حرکت کنند”
سندروم پای بیقرار و بیخوابی
تمایل به حرکت دادن پاها، خوابیدن و به خواب ماندن را برای بسیاری از افراد مبتلا به RLS دشوار میکند. یک مطالعه نشان داد که 88٪ از افراد مبتلا به RLS حداقل یک علامت مرتبط با خواب را گزارش کردند. علائم RLS اغلب بلافاصله پس از دراز کشیدن در شب ظاهر میشود و برخی از افراد مبتلا به RLS مجبور میشوند از رختخواب خارج شوند و پاهای خود را لگد کنند، کشش یا ماساژ دهند.
در نتیجه اختلالات خواب مرتبط با RLS، افراد اغلب دچار خستگی و خوابآلودگی در طول روز میشوند. کمبود خواب اغلب با RLS و همچنین افسردگی، اضطراب، بیماری قلبی و چاقی همراه است. نگرانی در مورد خواب دلیل اصلی افرادی است که مبتلا به RLS بوده و به دنبال مراقبتهای پزشکی برای وضعیت خود هستند.
سندروم پای بیقرار و اختلال حرکت دورهای اندام
اکثر افرادی که RLS دارند، دارای وضعیتی به نام اختلال حرکت دورهای اندام (PLMD) هستند. PLMD شامل خم شدن یا انقباض مکرر اندام است که به دلیل اینکه در هنگام خواب رخ میدهد، مردم اغلب از آنها آگاه نیستند. تفاوت PLMD با RLS در این است که حرکات با احساسات ناراحتکننده همراه نیستند. بااینحال، حرکات مرتبط با PLMD میتواند باعث بیدار شدن فرد شود و بنابراین میتواند مشکلات خواب را در بیمارانی که RLS نیز دارند تشدید کند. اگرچه اکثر افراد مبتلا به RLS دارای PLMD هستند، بسیاری از مبتلایان به PLMD سندروم پای بیقرار یا RLS ندارند.
بیشتر بخوانید: راههای تشخیص بیخوابی چیست؟
چه چیزی باعث سندروم پای بیقرار میشود؟
گاهیاوقات، RLS با سایر شرایط پزشکی، مانند بیماری کلیوی در مراحل پایانی، کمبود آهن، نوروپاتی، مولتیپل اسکلروزیس (MS) یا بیماری پارکینسون همراه است. RLS همچنین میتواند بهطور موقت در دوران بارداری رخ دهد، در حدود 20٪ از زنان در طول سه ماهه سوم به RLS مبتلا میشوند. علائم RLS معمولاً پس از زایمان کاهش مییابد.
بااینحال، علت اکثر موارد RLS ناشناخته است. RLS ممکن است یک جزء ژنتیکی داشته باشد. بین 40 تا 90 درصد افراد مبتلا به RLS حداقل یکی از بستگان درجه اول (والد، خواهر یا برادر یا فرزند) مبتلا به این بیماری هستند. محققان برخی تغییرات ژنتیکی را شناسایی کردهاند که خطر ابتلا به RLS را افزایش میدهد، اما به احتمال زیاد هنوز کشف نشده است.
در کمتر از 30 ثانیه سلامت خوابتو بسنج!
عوامل خطر سندروم پای بیقرار
نشستن یا استراحت، محرکهای رایج برای علائم RLS هستند. علاوهبر این، برخی از مواد میتوانند علائم را بدتر کنند. این موارد شامل:
- الکل
- کافئین
- نیکوتین
- داروها، از جمله داروهای خاصی که برای درمان حالت تهوع، سرماخوردگی و آلرژی و شرایط سلامت روان استفاده میشوند
اتفاقاً، بیشتر این مواد زمانی که بیش از حد یا نزدیک به زمان خواب مصرف شوند نیز میتوانند بر ساختار خواب ما تأثیر منفی بگذارند.
بیشتر بخوانید: سندروم انفجار سر چیست؟
سندروم پای بیقرار چگونه مدیریت میشود؟
اهداف درمان RLS تثبیت علائم و بهبود ثبات خواب است. هم رویکردهای غیردارویی و هم درمان دارویی برای مدیریت RLS وجود دارد.
نکات مراقبت از خانه برای سندروم پای بیقرار
روشهای زیر میتوانند علائم RLS خفیف یا متوسط را کاهش دهند و ممکن است همراه با دارو برای علائم شدید RLS استفاده شوند.
بهداشت خواب: بهداشت خواب خوب به معنای حفظ محیط اتاق خواب و یک برنامه روزانه است که از خواب با کیفیت بالا پشتیبانی میکند. اجتناب از الکل و کافئین بسیار مهم است زیرا این مواد میتوانند علائم را بدتر کنند.
ورزش: از آنجایی که عدم فعالیت بدنی اغلب باعث علائم RLS میشود، ورزش ممکن است مفید باشد. یک مطالعه تحقیقاتی نشان داد که بیماران مبتلا به RLS پس از شش هفته شرکت در یک برنامه ورزشی، 39 درصد کاهش در شدت علائم در مقایسه با کاهش 8 درصدی علائم در بیمارانی که ورزش نمیکردند، نشان دادند.
فشار درمانی پنوماتیک: دستگاههای فشردهسازی پنوماتیک با پر کردن هوا برای فشار دادن پاها، جریان خون را در پاها افزایش میدهند. محققان دریافتند که این دستگاه علائم RLS، کیفیت زندگی و خستگی را پس از یک ماه استفاده روزانه در مقایسه با گروه کنترل بهبود بخشید.
ماساژ و حمام داغ: استفاده از ماساژ و حمام آب گرم برای تحریک پاها بهطور گستردهای توصیه میشود.
در کمتر از 30 ثانیه سلامت خوابتو بسنج!
منابع
MedlinePlus: National Library of Medicine (US). (2018, May 1). Restless legs syndrome., Retrieved September 16, 2020, from
https://medlineplus.gov/genetics/condition/restless-legs-syndrome/
American Academy of Sleep Medicine. (2014). The International Classification of Sleep Disorders – Third Edition (ICSD-3). Darien, IL
Bogan R. K. (2006). Effects of restless legs syndrome (RLS) on sleep. Neuropsychiatric Disease and Treatment, 2(4), 513–519
https://pubmed.ncbi.nlm.nih.gov/19412499/
National Heart, Lung, and Blood Institute. (n.d.). Sleep deprivation and deficiency., Retrieved September 16, 2020, from
https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
Schwab, R.J. (2020, June). Merck Manual Professional Version: Periodic Limb Movement Disorder (PLMD) and Restless Legs Syndrome (RLS)., Retrieved September 16, 2020, from
Darvishi, N., Daneshkhah, A., Khaledi-Paveh, B., Vaisi-Raygani, A., Mohammadi, M., Salari, N., Darvishi, F., Abdi, A., & Jalali, R. (2020). The prevalence of Restless Legs Syndrome/Willis-ekbom disease (RLS/WED) in the third trimester of pregnancy: a systematic review. BMC neurology, 20(1), 132
https://pubmed.ncbi.nlm.nih.gov/32284042/
Aukerman, M. M., Aukerman, D., Bayard, M., Tudiver, F., Thorp, L., & Bailey, B. (2006). Exercise and restless legs syndrome: a randomized controlled trial. Journal of the American Board of Family Medicine : JABFM, 19(5), 487–493
http://www.jabfm.org/cgi/doi/10.3122/jabfm.19.5.487
Lettieri, C. J., & Eliasson, A. H. (2009). Pneumatic compression devices are an effective therapy for restless legs syndrome: a prospective, randomized, double-blinded, sham-controlled trial. Chest, 135(1), 74–80
https://linkinghub.elsevier.com/retrieve/pii/S0012369209600696
Mitchell U. H. (2011). Nondrug-related aspect of treating Ekbom disease, formerly known as restless legs syndrome. Neuropsychiatric disease and treatment, 7, 251–257
https://pubmed.ncbi.nlm.nih.gov/21654870/